2024/09/20
糖尿病の薬でトイレがつまる?原因と対策を徹底解説

糖尿病の治療において薬物療法は重要な役割を果たしますが、一部の糖尿病薬はトイレつまりのリスクを高める可能性があります。この予期せぬ副作用は、患者の日常生活に影響を与えるだけでなく、適切な糖尿病管理を困難にする場合があります。
本記事では、糖尿病薬がトイレつまりを引き起こす仕組みから、予防策、安全な解消法、そして医療管理の重要性まで、幅広く解説します。特に、メトホルミンやSGLT2阻害薬など、トイレつまりと関連性の高い薬剤に焦点を当て、その影響と対策について詳しく説明します。
糖尿病患者の皆様が快適な日常生活を送りながら、適切な血糖コントロールを維持するための情報を提供します。薬物療法による副作用を理解し、適切に管理することで、より効果的な糖尿病治療を実現することができるでしょう。
目次
糖尿病の薬がトイレつまりを引き起こす仕組み
糖尿病の治療に使用される一部の薬剤は、消化器系や排尿機能に影響を与え、結果としてトイレつまりのリスクを高める可能性があります。ここでは、特にメトホルミンとSGLT2阻害薬に焦点を当て、これらの薬剤がどのようにトイレつまりを引き起こす可能性があるかを説明します。
メトホルミンと消化器系への影響
メトホルミンは、2型糖尿病の治療によく使用される薬剤ですが、消化器系に様々な影響を与える可能性があります。
- 1,腸管での吸収阻害:メトホルミンは腸管での糖の吸収を抑制し、消化管内の水分量を増加させる
- 2,腸内細菌叢の変化:腸内細菌のバランスが変わり、便の性状や量に影響を与える可能性がある
- 3,消化管運動の変化:腸の蠕動運動に影響を与え、便秘や下痢を引き起こす可能性がある
- 4,胃酸分泌への影響:胃酸の分泌が変化し、消化プロセス全体に影響を与える可能性がある
- 5,ビタミンB12の吸収阻害:長期使用によりビタミンB12の吸収が阻害され、便秘のリスクが高まる可能性がある
これらの影響により、メトホルミンの服用は便秘や下痢などの消化器症状を引き起こし、結果としてトイレつまりのリスクを高める可能性があります。特に、便秘傾向がある場合、が硬い便が形成されやすくなり、トイレつまりの原因となることがあります。
SGLT2阻害薬による排尿量の変化
SGLT2阻害薬は、腎臓での糖の再吸収を阻害することで血糖値を下げる薬剤ですが、同時に排尿量に大きな影響を与えます。
- 1,尿糖排泄の増加:血中の過剰な糖が尿中に排出されるため、尿量が増加する
- 2,浸透圧利尿作用:尿中の糖濃度が上昇することで、水分も一緒に排出される
- 3,体内水分バランスの変化:頻尿や多尿により、体内の水分バランスが崩れる可能性がある
- 4,電解質バランスへの影響:ナトリウムなどの電解質排泄が増加し、便の性状に影響を与える可能性がある
- 5,脱水のリスク:過度の水分損失により、便が硬くなりやすくなる
SGLT2阻害薬の使用により排尿量が増加し、体内の水分バランスが変化することで、便秘のリスクが高まり、結果としてトイレつまりの可能性が増加する場合があります。特に、適切な水分補給が行われない場合、この影響はより顕著になる可能性があります。
これらのメカニズムを理解することで、糖尿病薬を服用中の患者さんがトイレつまりのリスクを認識し、適切な予防策を講じることができます。次章では、トイレつまりを引き起こしやすい具体的な糖尿病薬について、さらに詳しく説明します。
トイレつまりを引き起こしやすい糖尿病薬

糖尿病の治療に使用される薬剤の中には、トイレつまりのリスクを高める可能性があるものがあります。ここでは、特にリスクの高い薬剤と、その他の糖尿病薬の副作用について説明します。
ビグアナイド系薬剤(メトホルミン等)
ビグアナイド系薬剤、特にメトホルミンは、トイレつまりのリスクを高める可能性がある代表的な糖尿病薬です。
- 1,消化器系副作用:下痢、便秘、腹部膨満感などを引き起こす可能性がある
- 2,腸管での作用:腸管での糖吸収を抑制し、水分バランスに影響を与える
- 3,用量依存性:高用量になるほど消化器系副作用のリスクが高まる
- 4,長期使用の影響:長期使用によりビタミンB12の吸収が阻害され、便秘のリスクが増加する可能性がある
- 5,個人差:副作用の現れ方には個人差があり、一部の患者で特に顕著に現れる場合がある
メトホルミンによる消化器系への影響は、便の性状を変化させ、結果としてトイレつまりのリスクを高める可能性があります。
SGLT2阻害薬
SGLT2阻害薬も、排尿量の変化を通じてトイレつまりのリスクに影響を与える可能性があります。
- 1,多尿・頻尿:尿糖排泄の増加により、排尿量と頻度が増加する
- 2,脱水リスク:過度の水分損失により、便が硬くなる可能性がある
- 3,電解質バランスの変化:ナトリウムなどの電解質排泄が増加し、便の性状に影響を与える
- 4,体重減少:体内の水分量の減少により、便秘のリスクが高まる可能性がある
- 5,尿路感染のリスク:尿中の糖濃度上昇により、尿路感染のリスクが高まり、排尿パターンに影響を与える可能性がある
SGLT2阻害薬の使用による体内水分バランスの変化は、便秘を引き起こし、結果としてトイレつまりのリスクを高める可能性があります。
その他の糖尿病薬と副作用
他の糖尿病薬も、様々な形でトイレつまりのリスクに影響を与える可能性があります。
- 1,スルホニル尿素薬:体重増加を引き起こし、便秘のリスクを高める可能性がある
- 2,チアゾリジン薬:浮腫を引き起こし、体内の水分バランスに影響を与える可能性がある
- 3,DPP-4阻害薬:一部の患者で便秘が報告されているが、頻度は比較的低い
- 4,GLP-1受容体作動薬:悪心や嘔吐を引き起こし、食事摂取量の減少を通じて便秘のリスクを高める可能性がある
- 5,α-グルコシダーゼ阻害薬:下痢や腹部膨満感を引き起こし、便の性状に影響を与える可能性がある
これらの薬剤の副作用は個人差が大きく、全ての患者でトイレつまりのリスクが高まるわけではありません。しかし、糖尿病薬を服用中の患者さんは、これらの潜在的なリスクを認識し、必要に応じて適切な予防策を講じることが重要です。
次章では、糖尿病薬による便秘とトイレつまりの関係について、さらに詳しく説明します。便秘のメカニズムを理解することで、より効果的な予防策を講じることができるでしょう。
糖尿病薬による便秘とトイレつまりの関係
糖尿病薬による便秘は、トイレつまりのリスクを高める重要な要因の一つです。ここでは、便秘のメカニズムとトイレつまりのリスク、そして便の硬さと量の変化について詳しく説明します。
便秘のメカニズムとつまりのリスク
糖尿病薬による便秘は、以下のようなメカニズムを通じてトイレつまりのリスクを高める可能性があります。
- 1,腸管運動の低下:一部の糖尿病薬は腸の蠕動運動を抑制し、便の移動を遅くする
- 2,水分吸収の増加:腸管での水分吸収が増加し、便が硬くなりやすくなる
- 3,腸内細菌叢の変化:薬剤により腸内環境が変化し、便の性状に影響を与える
- 4,自律神経系への影響:糖尿病自体による自律神経障害が便秘を悪化させる可能性がある
- 5,代謝変化:薬剤による代謝の変化が、便の生成プロセスに影響を与える
これらの要因により形成された硬い便や大量の便は、トイレつまりのリスクを著しく高めます。特に、長期間排便がない状態が続くと、便が更に硬くなり、詰まりのリスクが増大します。
便の硬さと量の変化
糖尿病薬の使用は、便の硬さと量に以下のような変化をもたらす可能性があります。
- 1,便の硬化:腸管での水分吸収増加により、便が硬く、乾燥した状態になりやすい
- 2,便量の増加:一部の薬剤(例:メトホルミン)は便量を増加させる可能性がある
- 3,便の粘性の変化:腸内環境の変化により、便の粘性が増加し、排泄しにくくなる
- 4,便の色や臭いの変化:薬剤の影響で便の性状が変化し、異常を示唆する場合がある
- 5,排便回数の減少:便秘により排便回数が減少し、一回あたりの便量が増加する
これらの変化は、トイレつまりのリスクを直接的に高める要因となります。特に、硬い便と増加した便量の組み合わせは、配管系に大きな負担をかけ、つまりを引き起こしやすくなります。
便の硬さと量の変化は、個人差が大きく、薬剤の種類や用量、さらには患者の生活習慣や体質によっても異なります。しかし、これらの変化に気づくことは、トイレつまりの予防や早期対策につながる重要なサインとなります。
例えば、便が通常よりも硬くなったと感じた場合や、一回の排便量が著しく増加した場合は、水分摂取量を増やしたり、食事内容を見直したりするなどの対策を講じる良い機会です。また、これらの変化が持続する場合は、担当医に相談し、薬剤の調整や追加の対策を検討することも重要です。
糖尿病薬による便秘とトイレつまりの関係を理解することで、患者さんはより積極的に予防策を講じることができます。次章では、糖尿病薬服用中のトイレつまり予防策について、具体的な方法を説明します。適切な予防策を実践することで、トイレつまりのリスクを大幅に低減することができるでしょう。
糖尿病薬服用中のトイレつまり予防策
糖尿病薬服用中にトイレつまりを予防するためには、日常生活での注意と適切な管理が重要です。ここでは、特に重要な二つの予防策について詳しく説明します。
適切な水分摂取の重要性
水分摂取は、便秘予防とトイレつまり防止に非常に重要な役割を果たします。
- 1,1日の目標摂取量:体重や活動量に応じて、通常1.5〜2リットルを目安にする
- 2,定期的な摂取:朝起きたときや食事の前後など、定期的に水分を摂取する
- 3,適切な飲料の選択:水やお茶を中心に、糖分の少ない飲料を選ぶ
- 4,食事中の水分摂取:食事と一緒に適度な水分を摂ることで、消化を助ける
- 5,運動時の水分補給:運動中や運動後の適切な水分補給を心がける
適切な水分摂取は便を柔らかく保ち、スムーズな排便を促進します。これにより、トイレつまりのリスクを大幅に低減することができます。
食物繊維を意識した食事管理
食物繊維の摂取は、便秘予防と健康的な排便習慣の維持に重要です。
- 1,1日の目標摂取量:成人の場合、20〜25グラムを目安にする
- 2,多様な食物繊維源:野菜、果物、全粒穀物、豆類などを積極的に摂取する
- 3,徐々に増やす:急激な増加は腹部不快感を引き起こす可能性があるため、徐々に増やす
- 4,水分との併用:食物繊維の摂取増加に伴い、水分摂取も増やす
- 5,バランスの良い食事:タンパク質や健康的な脂肪とのバランスを考慮する
食物繊維は便のかさを増し、腸の蠕動運動を促進します。これにより、便秘を予防し、結果としてトイレつまりのリスクを減少させることができます。
これらの予防策を日常生活に取り入れることで、糖尿病薬服用中のトイレつまりリスクを大幅に軽減することができます。ただし、個人の状態や使用している薬剤によって適切な対策は異なる場合があるため、具体的な実践方法については担当医や栄養士に相談することをおすすめします。
次章では、糖尿病薬服用中に安全にトイレつまりを解消する方法について説明します。予防策を講じていてもつまりが発生した場合の対処法を知っておくことも重要です。
糖尿病薬服用中に安全なトイレつまりの解消法
糖尿病薬を服用中の方がトイレつまりに遭遇した場合、安全かつ効果的な解消法を知っておくことが重要です。ここでは、温水を使用した優しい解消法と、腹圧をかけ過ぎない際の注意点について説明します。
温水を使用した優しい解消法
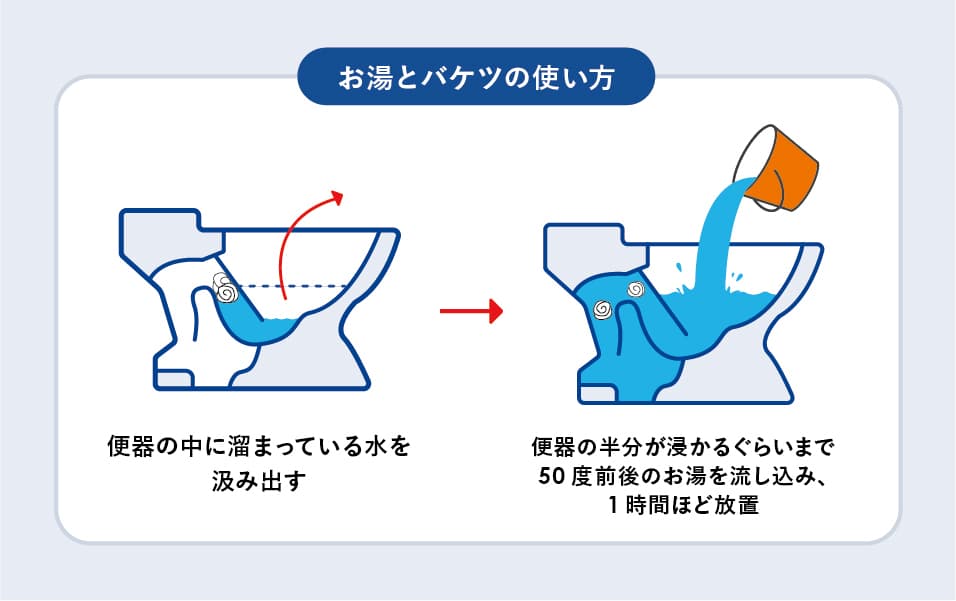
温水を使用する方法は、比較的安全で効果的なトイレつまりの解消法です。
- 1,適温の水を準備:40〜50度程度の温水を用意する(熱すぎないよう注意)
- 2,少量ずつ注ぐ:トイレボウルに少量ずつゆっくりと注ぐ
- 3,時間を置く:5〜10分程度待ち、つまりが柔らかくなるのを待つ
- 4,水を流す:通常の方法で水を流し、つまりが解消されたか確認する
- 5,必要に応じて繰り返す:一度で解消されない場合は、手順を繰り返す
この方法は、つまりの原因となっている硬い便を柔らかくし、スムーズに流れやすくする効果があります。また、配管への負担も少ないため、安全に試すことができます。
腹圧をかけ過ぎない注意点
糖尿病患者の方が排便時に過度の腹圧をかけることは、健康上のリスクがあります。
- 1,ゆっくりと時間をかける:焦らず、自然な排便を心がける
- 2,適切な姿勢:膝を曲げ、上体を少し前傾させた姿勢を取る
- 3,腹式呼吸を意識:深呼吸を心がけ、自然な腹圧を利用する
- 4,無理な力みを避ける:過度の力みは血圧上昇や心臓への負担を増やす
- 5,必要に応じて休憩:長時間の努力は避け、適度に休憩を取る
過度の腹圧は、特に糖尿病合併症のある方にとって危険な場合があります。血圧の急激な上昇や、心臓への負担増加のリスクがあるため、注意が必要です。
これらの方法を試してもつまりが解消されない場合や、頻繁につまりが発生する場合は、専門家(配管工や医療専門家)に相談することをおすすめします。また、糖尿病薬の副作用として便秘や排便障害が顕著な場合は、担当医に相談し、薬剤の調整を検討することも重要です。
次章では、糖尿病薬の変更や調整について、より詳しく説明します。適切な薬物療法の管理は、トイレつまりの予防と全体的な健康管理において非常に重要です。
糖尿病薬の変更や調整について
トイレつまりが頻繁に発生したり、便秘が深刻化したりする場合、糖尿病薬の変更や調整が必要になることがあります。ここでは、医師との相談の重要性と、代替薬や投薬スケジュールの検討について説明します。
医師との相談の重要性
糖尿病薬による副作用が生活の質に影響を与える場合、担当医との相談が不可欠です。
- 1,症状の詳細な報告:便秘やトイレつまりの頻度、程度、影響を具体的に伝える
- 2,生活習慣の共有:食事、運動、水分摂取など、現在の生活習慣を説明する
- 3,他の薬剤の確認:便秘に影響を与える可能性のある他の薬剤も含めて確認する
- 4,血糖コントロールの状況:現在の血糖値の推移や HbA1c の値を確認する
- 5,治療目標の再確認:生活の質と血糖コントロールのバランスを検討する
医師との率直な対話を通じて、個々の状況に応じた最適な治療方針を見出すことができます。自己判断で薬を中止したり、用量を変更したりすることは避け、必ず医師の指示に従うことが重要です。
代替薬や投薬スケジュールの検討
医師との相談の結果、以下のような対策が検討される可能性があります。
- 1,薬剤の種類の変更:便秘の副作用が少ない別の種類の糖尿病薬への変更
- 2,用量の調整:現在の薬剤の用量を調整し、副作用を軽減する
- 3,投薬タイミングの変更:食事や就寝時間との関係を考慮し、投薬タイミングを調整する
- 4,併用薬の検討:便秘改善薬や整腸剤の追加を検討する
- 5,徐放性製剤への変更:薬剤の吸収速度を調整し、副作用を軽減する
これらの調整は、個々の患者の状況、血糖コントロールの状態、他の合併症の有無などを総合的に考慮して行われます。単に副作用を軽減するだけでなく、糖尿病の適切な管理を維持することが重要です。
薬剤の変更や調整後は、血糖値の変動や新たな副作用の出現に注意が必要です。定期的な通院と自己管理を通じて、治療効果と副作用のバランスを継続的に評価していくことが大切です。
次章では、トイレつまりが糖尿病管理に与える影響について説明します。トイレの問題は単なる不快な症状ではなく、糖尿病の全体的な管理にも影響を与える可能性があるため、包括的な視点で対処することが重要です。
トイレつまりが糖尿病管理に与える影響
トイレつまりは単なる日常生活の不便さだけでなく、糖尿病の管理にも影響を与える可能性があります。ここでは、血糖コントロールへの影響と、薬の吸収と効果への影響について説明します。
血糖コントロールへの影響
トイレつまりや慢性的な便秘は、以下のような形で血糖コントロールに影響を与える可能性があります。
- 1,ストレスの増加:排便困難によるストレスが血糖値を上昇させる
- 2,運動量の減少:腹部不快感により活動量が低下し、血糖コントロールに影響する
- 3,食事パターンの乱れ:便秘による食欲不振や過食が血糖値の変動を引き起こす
- 4,水分摂取量の変化:便秘対策での過度の水分摂取が血糖値に影響する可能性
- 5,自律神経系への影響:便秘による自律神経系の乱れが血糖調節機能に影響する
これらの要因により、トイレつまりや慢性的な便秘は血糖コントロールを難しくする可能性があります。適切な排便管理は、糖尿病の総合的な管理において重要な要素の一つと言えます。
薬の吸収と効果への影響
トイレつまりや慢性的な便秘は、糖尿病薬の吸収や効果にも影響を与える可能性があります。
- 1,腸管での滞留時間の延長:薬剤が腸管内に長時間留まることで、吸収パターンが変化する
- 2,吸収率の変化:腸内環境の変化により、薬剤の吸収率が低下する可能性がある
- 3,薬効の不安定化:吸収の変動により、薬剤の効果が安定しない場合がある
- 4,副作用リスクの増加:腸管内での薬剤の滞留時間が延長することで、副作用のリスクが高まる可能性
- 5,薬物相互作用の変化:便秘改善薬との併用により、糖尿病薬の作用が影響を受ける場合がある
これらの影響により、糖尿病薬の効果が予測しにくくなったり、血糖コントロールが不安定になったりする可能性があります。適切な排便管理は、薬物療法の効果を最大限に引き出すためにも重要です。
トイレつまりや慢性的な便秘が続く場合は、単に不快な症状として放置せず、糖尿病管理全体に影響を与える可能性のある重要な問題として認識することが大切です。これらの症状が続く場合は、必ず担当医に相談し、適切な対策を講じることが重要です。
糖尿病の管理は、血糖コントロールだけでなく、生活の質全体を考慮して行う必要があります。トイレの問題も含めた総合的な健康管理アプローチを取ることで、より効果的な糖尿病治療が可能になります。
次章では、糖尿病の薬とトイレつまりに関するよくある質問(FAQ)について紹介します。これらの情報は、患者さんやご家族の皆様が日常生活で直面する可能性のある疑問に対する理解を深めるのに役立つでしょう。
よくある質問(FAQ)
糖尿病薬とトイレつまりに関して、多くの患者さんが共通して抱く疑問があります。ここでは、そうした疑問に対する回答を提供します。
糖尿病薬を変更すればトイレつまりは解消される?
糖尿病薬の変更がトイレつまりの解消につながる可能性はありますが、必ずしも全ての場合に効果があるわけではありません。
- 1,個人差:薬剤の影響は個人によって大きく異なります
- 2,複合的要因:トイレつまりは薬剤以外の要因(食事、運動など)も関係しています
- 3,血糖コントロール:薬剤変更時は血糖値の変動に注意が必要です
- 4,総合的アプローチ:薬剤変更と併せて生活習慣の改善も重要です
- 5,医師との相談:変更の判断は必ず医師と相談の上で行う必要があります
薬剤の変更は一つの選択肢ですが、総合的なアプローチの一部として考えることが重要です。
トイレつまりの頻度が増えたら要注意のサイン?
トイレつまりの頻度増加は、注意が必要なサインの一つです。
- 1,薬剤の副作用:糖尿病薬の影響が強くなっている可能性
- 2,食事の変化:食物繊維や水分摂取量の変化を示唆している可能性
- 3,運動不足:身体活動量の低下が影響している可能性
- 4,合併症の進行:糖尿病性神経障害など、合併症の進行を示唆する場合も
- 5,他の健康問題:糖尿病以外の健康問題が影響している可能性
頻度の増加を感じたら、生活習慣を見直し、必要に応じて医師に相談することが重要です。
糖尿病薬による下痢とトイレつまりの関係は?
糖尿病薬による下痢とトイレつまりは、一見相反する症状ですが、関連性がある場合があります。
- 1,脱水リスク:下痢による脱水が便秘を引き起こす可能性
- 2,腸内環境の変化:下痢後の腸内環境の変化が便秘につながる場合も
- 3,薬剤の影響:同じ薬剤が人によって異なる症状を引き起こす可能性
- 4,症状の交替:下痢と便秘が交互に現れる場合がある
- 5,総合的な消化器系の不調:下痢もトイレつまりも消化器系の不調のサイン
下痢とトイレつまりのどちらも持続する場合は、医師に相談し、適切な対策を講じることが重要です。
これらの質問と回答は、糖尿病薬とトイレつまりの関係についての理解を深めるのに役立ちます。しかし、個々の状況は異なるため、具体的な対応については必ず医療専門家に相談することをおすすめします。
まとめ
糖尿病薬とトイレつまりの関係は、多くの患者さんにとって重要な課題です。本記事では、この問題について包括的に解説しました。
まず、糖尿病薬がトイレつまりを引き起こす仕組みについて、特にメトホルミンとSGLT2阻害薬に焦点を当てて説明しました。これらの薬剤が消化器系や排尿機能に与える影響が、トイレつまりのリスクを高める可能性があることを理解しました。
次に、トイレつまりを引き起こしやすい具体的な糖尿病薬について詳しく解説し、便秘とトイレつまりの関係性についても触れました。便の硬さや量の変化が、どのようにトイレ詰まりにつながるかを学びました。
予防策として、適切な水分摂取と食物繊維を意識した食事管理の重要性を強調しました。また、糖尿病薬服用中に安全にトイレ詰まりを解消する方法についても説明しました。
薬の変更や調整の可能性、そしてトイレ詰まりが糖尿病管理全体に与える影響についても触れ、包括的な視点での対応の重要性を強調しました。
最も重要なのは、これらの問題を単なる不快な症状として放置せず、糖尿病管理全体の一部として捉えることです。トイレ詰まりや便秘が続く場合は、必ず担当医に相談し、適切な対策を講じることが重要です。
糖尿病の管理は、血糖コントロールだけでなく、生活の質全体を考慮して行う必要があります。トイレの問題も含めた総合的な健康管理アプローチを取ることで、より効果的な糖尿病治療が可能になります。
この記事で学んだ内容を参考に、自身の状況に合わせた対策を講じることで、糖尿病薬の効果を最大限に引き出しながら、快適な日常生活を送ることができるでしょう。ただし、個々の状況は異なるため、具体的な対応については必ず医療専門家に相談することをおすすめします。












 0120-240-054
0120-240-054
 お問い合わせ
お問い合わせ
